Călătoria de sarcină și livrare a lui Jordyn Albright a fost dificilă de la început. Sarcina ei a avut un risc ridicat, din cauza fertilizării in vitro (FIV), cât și a tensiunii arteriale ridicate în timpul sarcinii. A fost indusă cu trei săptămâni mai devreme și a trecut prin 60 de ore de muncă înainte de livrare.
Cu fiul ei în brațe, cel mai rău ar fi trebuit să fie în spatele ei. Dar în câteva momente, medicul ei și -a dat seama că placenta ei era lipită de peretele ei uterin. Personalul spitalului s -a adunat în jurul ei, încercând să îndepărteze placenta manual – „o experiență oribil de dureroasă”, a spus Albright, 32 de ani. Nu ar opri sângerarea.
La doar câteva minute după naștere, Albright a ieșit din pierderi de sânge. Ceea ce nu a auzit a fost echipa ei de îngrijire care a solicitat un răspuns rapid, care este o alertă în unitățile de muncă și de livrare care aduce o echipă de urgență de medici și asistente care se grăbesc în cameră. Această echipă a salvat viața lui Albright cu 4 picturi de sânge (mai târziu va avea nevoie de încă 2) și a șoptit -o la o intervenție chirurgicală de urgență pentru a îndepărta placenta reținută.

Această experiență înfiorătoare a fost urmată de câteva zile traumatice în unitatea de terapie intensivă (UCI) și separarea de nou -născutul ei. Acesta a fost agravat de săptămâni în UCI neonatal pentru noul copil, care a contractat o infecție bacteriană rară după naștere. Dar Albright și soțul ei, Jeffrey Albright, își creditează echipa de îngrijire cu economisirea atât a mamei, cât și a copilului.
“Acest lucru ar fi putut fi mult mai rău”, a spus Jeffrey Albright, în vârstă de 32 de ani, Live Science. „În orice fel te poți gândi la asta, ar fi putut fi mai rău”.
Pentru prea multe familii, este mai rău. Un procent mai mare de oameni mor în sarcină, la naștere sau în perioada postpartum din SUA decât în țările bogate comparabile. Este o problemă a disparităților de sănătate, a accesului la asistența medicală și a modului în care spitalele individuale se ocupă de situații de urgență – iar problemele s -ar putea aprofunda cu deciziile politice recente din SUA, spun specialiștii.
În ciuda numerelor sumbre, există speranță. Dovezile sugerează că majoritatea acestor decese sunt prevenibile și că unele intervenții relativ simple ar putea reduce rata de deces maternă. Aceste măsuri includ o mai bună monitorizare prenatală pentru a preveni situațiile de urgență în primul rând, precum și mai multă pregătire pentru ca personalul spitalului să reacționeze atunci când se întâmplă urgențe.
„Știm ce să facem”, a spus Jeanne Conrytrecut președinte al Colegiului American de Obstetricieni și Ginecologi (ACOG) și Federația Internațională de Ginecologie și Obstetrică. „Trebuie doar să -l implementăm”.
Cauze ale morții materne
Centrele pentru controlul și prevenirea bolilor (CDC) definește mortalitatea maternă ca decesul unui pacient în timpul sarcinii sau până la 42 de zile de la naștere din orice cauză legată de sau agravată de îngrijirea sarcinii sau de sarcină. De exemplu, cineva care moare într -o epavă a mașinii în timpul sarcinii nu ar fi numărat, dar cineva cu o afecțiune cardiacă preexistentă a cărei afecțiune s -a agravat din cauza sarcinii.
Deși moartea maternă este rară în SUA, rata este mai mare decât în alte țări înstărite. Datele CDC provizorii sugerează că în 2024, au existat 19 decese materne pentru fiecare 100.000 de nașteri vii, comparativ cu 8,4 la 100.000 în Canada, 8,8 la 100.000 în Coreea de Sud, 5,5 la 100.000 în Marea Britanie și zero în Norvegia, potrivit Fondul Commonwealtho fundație de politici de sănătate.
SUA au fost de mult timp printre colegii săi înstăriți în mortalitatea maternă, chiar dacă țara cheltuie de două ori mai mult de persoană în îngrijirea sănătății ca și alte națiuni mari, înstărite, potrivit Peterson Center on Healthcare și Organizația Politicii de Sănătate KFFo organizație de cercetare a politicilor de sănătate.
„Ne clasificăm foarte slab pe scena mondială”, a spus Dr. Monique Rainfordprofesor asistent de obstetrică, ginecologie și științe de reproducere la Școala de Medicină Yale și CEO și co-fondator al Enrich Health, un startup care are ca scop să ofere îngrijiri prenatale bazate pe dovezi.
Conform Fondul CommonwealthAproximativ jumătate dintre noi decesele materne se întâmplă a doua zi după naștere și aproximativ o treime apar în timpul sarcinii. În timpul sarcinii, o treime din decese se datorează accidentului vascular cerebral și a afecțiunilor cardiace Martie de Dimesîn timp ce situațiile de urgență, cum ar fi hemoragia, provoacă cele mai multe decese în timpul forței de muncă și naștere. Sângerarea, tensiunea arterială ridicată (inclusiv afecțiuni induse de sarcină, cum ar fi preeclampsia, o creștere persistentă persistentă a tensiunii arteriale care poate dezvolta în timpul sarcinii sau până la șase săptămâni postpartum), infecția și cardiomiopatia (o slăbire a mușchiului cardiac) provoacă cele mai multe decese după naștere.
„Ceea ce iese din cercetările noastre este că bolile cardiovasculare crește cu adevărat”, a spus Conry pentru Live Science.
În timp ce SUA are rate mari a anumitor condiții care cresc riscul de complicații în timpul sarcinii, naştere și Perioada postpartum – cum ar fi obezitatea – alte țări cu rate mari ale acestor factori de risc au rate de deces mult mai mici decât SUA
Deșerturi de maternitate
Un factor în rezultatele relativ slabe ale SUA este că multe femei trăiesc în „deșerturi de maternitate” – zone în care nu există un spital din apropiere care să ofere servicii de maternitate sau specialiști neonatali. Treizeci și cinci la sută din județele din Statele Unite sunt deșerturi de îngrijire a maternității, potrivit marșului Dimes.
În 2022, 52% din spitalele rurale nu au oferit îngrijiri obstetrice, iar problema s -a agravat de atunci. Conform 2024 Cercetări în Jurnalul Jama238 de spitale rurale au încetat să ofere obstetrică între 2010 și 2022 și doar 26 de spitale rurale au adăugat obstetrică la ofertele lor în acea perioadă de timp. (În aceeași perioadă, 299 de spitale urbane au pierdut obstetrică, dar 112 au adăugat în oferte noi.)
În plus, a 2021 Studiul închiderilor spitalului de maternitate din New Jersey a constatat că femeile au o rată mai mare de rată a morbidității materne-o măsură a complicațiilor grave și care pot pune viața în pericol în ceea ce privește sarcina și nașterea-dacă au născut după o unitate obstetrică închisă într-un spital din apropiere.
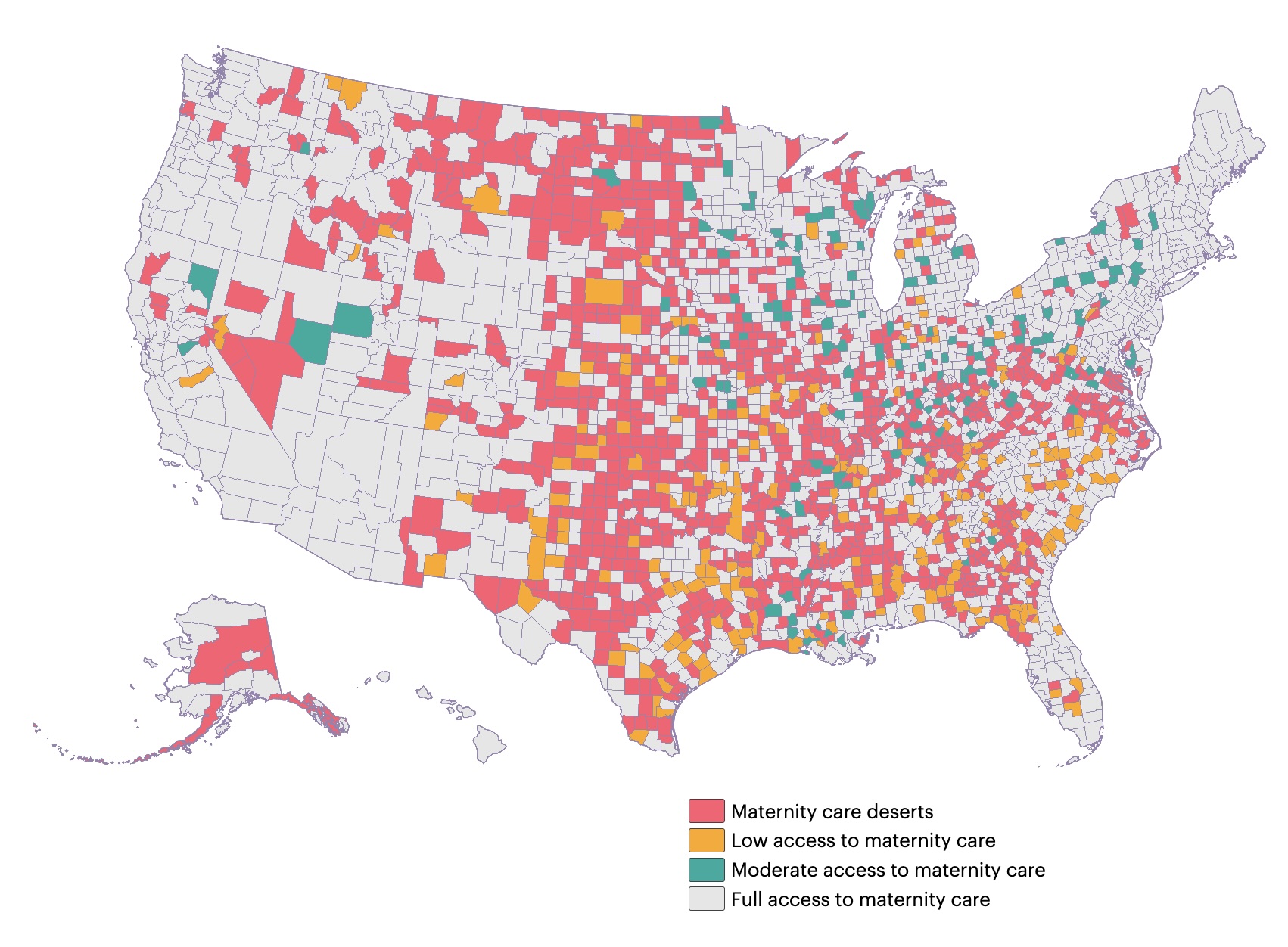
Lipsa de îngrijire a maternității este o mare problemă în zonele rurale, dar nu este exclusiv una rurală. Aproximativ 35% din spitalele urbane nu au îngrijiri obstetrice. În plus, alte probleme de acces la îngrijirea sănătății pot îngreuna femeile să ajungă la programările prenatale, unde problemele pot fi observate și gestionate mai devreme.
Chiar și în Chicago Dens, „Dacă furnizorul dvs. de Medicaid nu este în rețea, sunteți obligat de multe ori să folosiți transportul public pe vreme oribilă, adesea cu alți copii, pentru a primi îngrijiri preventive”, a declarat Star August Ali, o moașă profesionistă certificată și directorul executiv și fondatorul Black Midwifery Collective din Chicago, care urmărește să se antreneze și să sprijine Black Midwives. Black Midwives.
Tăieturi în curs de dezvoltare
Reducerile Medicaid din „Big Brand Bill Act” semnate în lege în iulie ar putea vrăji probleme profunde pentru mortalitatea maternă. Se preconizează că reducerile vor lovi cu greu spitalele rurale, potrivit KFF, cu închiderea probabilă a 144 de secții de muncă și livrare rurală.
Și aproximativ 41% din nașterile americane sunt acoperit prin Medicaid. Deși nu este clar modul în care reducerile vor afecta înscrierea în timpul sarcinii, fără această acoperire, este posibil ca oamenii să nu aibă acces la tratamente și monitorizare care ar putea opri unele urgențe care pot pune viața în pericol.
Impactul acestor politici nu este egal. Medicaid acoperă aproximativ 28% din nașteri la mamele albe, 64% din nașteri la mamele negre și 67% de nașteri la mamele native indiene sau din Alaska. Femeile mai tinere sunt, de asemenea, mai susceptibile să fie acoperite de Medicaid decât de asigurarea privată, cu aproape 79% din nașteri la mamele sub 20 de ani fiind acoperit de programul guvernamental.
Dacă sunt acoperite mai puține femei însărcinate, „vom vedea o creștere uriașă a utilizării camerei de urgență, o scădere uriașă a îngrijirii preventive și a detectării precoce”, în timpul sarcinii, a spus Ali Live Science.
Disparități rasiale
Aceleași grupuri care pot pierde cea mai mare acoperire în cadrul reducerilor Medicaid sunt, de asemenea, cele care prezintă un risc mai mare de rezultate slabe pentru mamă și copil. Femeile negre și autohtone sunt de două până la trei ori mai mari decât femeile albe să moară în timpul sarcinii, nașterii și perioadei postpartum, Potrivit lui Kff.
O parte din această diferență are legătură cu accesul la îngrijire și o calitate mai slabă a îngrijirii pentru persoanele de culoare. Un studiu din 2025 asupra a peste 3.000 de spitale a arătat personal mai slab și rezultate mai slabe ale mortalității în spitale care au servit predominant pacienți negri în comparație cu spitalele cu procente mai mici de pacienți negri. Și studiul din 2021 privind închiderea unităților de maternitate a constatat, de asemenea, că morbiditatea maternă severă a fost mai gravă în spitalele care au servit mulți pacienți negri.
Cercetările sugerează, de asemenea, că pacienții autohtoni din India și Alaska se confruntă cu lacune serioase în acoperirea asistenței medicale, ceea ce i -ar putea împiedica să acceseze îngrijirea preventivă de salvare a vieții.
Prejudiciul rasial de către furnizorii de servicii medicale poate juca și un rol. O 2017 Revizuirea studiilor În comunicarea medicului-pacient au descoperit că pacienții negri au prezentat „o calitate mai slabă a comunicării, oferirea informațiilor, participarea pacientului și luarea deciziilor participative” în comparație cu pacienții albi. Acest lucru ar putea duce la o lipsă de încredere între medic și pacient care afectează luarea deciziilor clinice, au scris cercetătorii de studiu. De exemplu, medicul poate vedea pacientul ca fiind mai puțin angajat și nu reușește să le ofere recomandări importante despre cum să aibă grijă de sănătatea sa.
Decese prevenibile
În ciuda problemelor de imagine mare cu sistemul de asistență medicală, datele sugerează că există oportunități de a preveni un număr mare de decese materne.
“Mortalitatea maternă este un marker al sănătății țării tale.”
Andreea Creanga, Johns Hopkins Bloomberg School of Public Health
Un studiu 2024 în American Journal of Obstetrics and Gynecology S -a uitat la decesele din 42 de state și a constatat că peste 90% din decesele cauzate de preeclampsia și eclampsia din SUA ar fi putut fi prevenite. La fel și mai mult de 80% din decesele cauzate de hemoragie și condiții cardiovasculare și aproximativ 70% din decesele cauzate de infecții. Mai greu de prevenit sunt decesele de la accident vascular cerebral sau embolie de lichid amniotic, o situație de urgență în care lichidul amniotic intră în fluxul sanguin matern, dar chiar și atunci, 40% din decese s -au dovedit a fi prevenibile.
Fracția de decese care ar fi putut fi prevenite cu îmbunătățiri imediate ale îngrijirii medicale a variat dramatic între state, de la 45% la 100%, a constatat studiul.
„Constatarea numărul unu este această variabilitate”, a spus autorul studiului Dr. Andreea Creangacercetător de sănătate publică la Școala de Sănătate Publică Johns Hopkins Bloomberg.
Această variabilitate este de fapt o cauză a speranței, spun specialiștii, deoarece sugerează că există măsuri clare pe care statele, spitalele și furnizorii le pot implementa pentru a reduce mortalitatea maternă.
Învățând din fiecare moarte
Primul pas în prevenirea acestor decese este să studiezi în detaliu fiecare moarte A spus Rainford.
Statele care au studiat aceste decese și au folosit aceste lecții pentru a depune eforturi concertate pentru a reduce mortalitatea maternă au avut succes. Colaborarea de îngrijire a calității materne din California, de exemplu, a determinat o scădere dramatică a mortalității materne în deceniul după ce a început în 2006, punând statul aproape la egalitate cu Canada.
Colaborarea ajută la investigarea cauzelor deceselor individuale, căutând factori prevenibili. – Sunt lucrurile transformate, spuse Conry.
Dar politicile și politica actuală pot împiedica eforturile de a învăța din experiențele trecute. După ce organizația de știri investigative ProPublica a raportat o serie de prevenire Decese materne în Texas și Georgia Probabil cauzată de spitale care întârzie îngrijirea de teamă că medicii vor fi urmăriți penal în conformitate cu legile stricte ale avortului statelor, Georgia a concediat brusc fiecare membru al Comitetului său pentru decese materne. Statul nu va dezvălui Cine este acum în comisie. Consiliul de administrație din Idaho, care are și o interdicție strictă a avortului Dizolvat de parlamentarii de stat în 2023 Înainte de a fi restabilit în 2024, ceea ce duce la lacune în analiză și modificări ale metodologiei. Comitetul Texas a sărit analizând decesele în 2022 și 2023cei doi ani după ce Curtea Supremă a răsturnat Roe v. Wade și a permis statului să adopte legi care restricționează aproape toate avorturile.
Lipsa de transparență care decurge din politica avortului este o barieră pentru reducerea mortalității materne.
Standardizarea îngrijirii
Crearea și implementarea standardelor de îngrijire este o altă modalitate de a reduce ratele de deces. De exemplu, după ce California Matern Quality Care Colaborative a analizat decesele materne analizate în detaliu, au găsit un model clar: prea multe femei moare de hemoragie postpartum, una dintre cele mai frecvente cauze ale mortalității materne.
Așa că au oferit spitale kituri de instrumente pentru a gestiona scenarii de urgență, inclusiv exerciții standardizate, instruire și instrucțiuni pentru a stoca un „coș de prăbușire” de consumabile pentru a gestiona hemoragia postpartum.
Același concept de îngrijire standardizată ar putea fi extins la alte condiții dincolo de hemoragie, a spus Conry. De exemplu, colaborarea va lansa în curând îndrumări privind recunoașterea mai bună a sepsisului, un tip de infecție care poate pune viața în pericol care poate apărea în timpul sau după naștere.
De asemenea, este necesară îmbunătățirea monitorizării înainte de forță de muncă și livrare. De-a lungul timpului, cauzele imediate ale decesului s-au deplasat de la dezvoltarea rapidă a situațiilor de urgență, cum ar fi hemoragia, spre afecțiuni cronice, cum ar fi bolile cardiovasculare, a spus Creanga.
Acest lucru subliniază importanța persoanelor care primesc îngrijiri regulate prin sarcină și pentru monitorizarea sporită a persoanelor cu risc ridicat. De exemplu, Johns Hopkins a lansat o inițiativă numită Maryland Matern Health Innovation Program (MDMOM), care include monitorizarea la domiciliu, monitorizarea tensiunii arteriale, suportată de telehealth, pentru pacienții gravide cu tensiune arterială ridicată. Acest lucru ar putea ajuta la prinderea pacienților a căror sănătate se deteriorează, înainte de a se întâmpla o urgență. (Fundația Preeclampsia oferă un program similar la nivel național.)
Creanga și colegii ei lucrează, de asemenea, la îmbunătățirea educației pentru profesioniștii din domeniul sănătății și grupurile comunitare în jurul semnelor de avertizare pentru sarcina cu risc ridicat. Scopul este de a pune instrumente în mâinile pacienților și a familiilor lor, a spus Creanga și de a muta SUA în compania țării precum Norvegia, unde moartea maternă este dispărută de rară.
“Mortalitatea maternă este un marker al sănătății țării tale”, a spus ea. „Este poate cel mai important marker”.