Apariția antibioticelor a transformat multe boli odată care puneau viața în pericol în boli ușoare. Din păcate, bacteriile se reproduc rapid și adaptează cu ușurință noile secvențe de gene, făcându-le bine echipate pentru a dezvolta rezistența la medicamentele care salvează vieți, mai ales atunci când antibioticele sunt suprautilizate sau utilizate greșit.
Infecțiile cu bacterii rezistente la antimicrobiene au ucis aproximativ 1,27 milioane de oameni la nivel global în 2019, potrivit Organizația Mondială a Sănătății (OMS). Aici, aruncăm o privire asupra bacteriilor pe care OMS le consideră de importanță critică sau de mare prioritate. Ele provoacă multe boli, în special în țările cu venituri mici sau medii, unde resursele de îngrijire a sănătății sunt subțiri și mulți sunt capabili să-și transfere genele către alte bacterii. Aceasta înseamnă că nu numai că pot evita antibioticele, ci și pot instrui alți microbi cum să facă acest lucru. Aceștia sunt cei mai înfricoșători 10 superbacterii din lume.
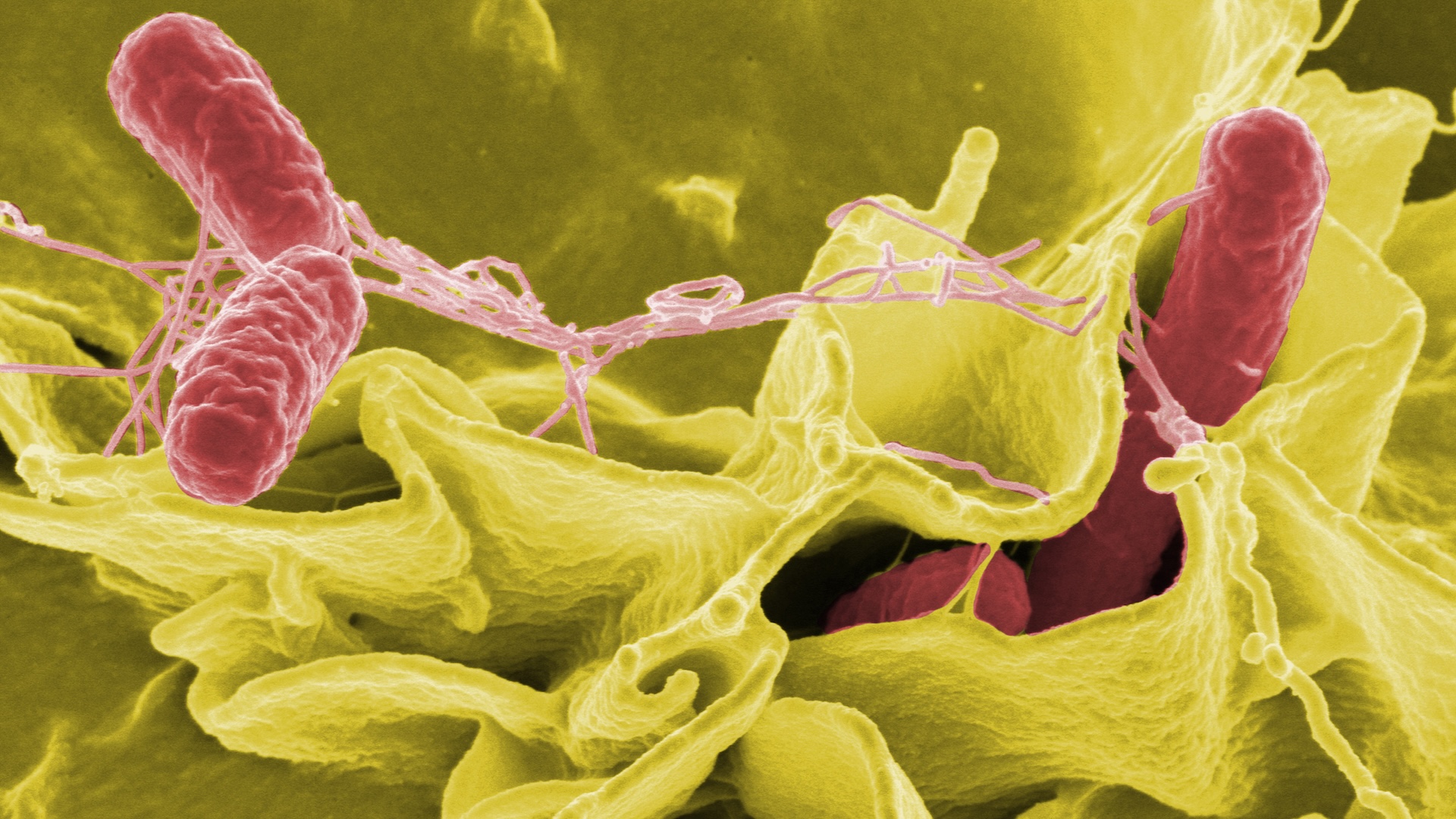
Acinetobacter baumannii rezistent la carbapenem
Acinetobacter bacteriile se găsesc peste tot, dar ele sunt într-adevăr periculoase pentru oameni doar în mediile de îngrijire a sănătății, unde încep majoritatea acestor infecții. Din acest grup, Acinetobacter baumannii este specia care atacă cel mai adesea oamenii, provocând infecții în sânge, tract urinar, plămâni și răni, conform Centrele pentru Controlul și Prevenirea Bolilor (CDC).
Specia este oportunistă, infectând oameni care au un sistem imunitar slăbit sau căi ușoare de intrare pentru bacterii, cum ar fi cateterele sau rănile chirurgicale. Acinetobacter tulpinile au dezvoltat diferite tipuri de rezistență.
Cea mai urâtă versiune este rezistentă la carbapenem Acinetobacter baumannii (CRAB). CRAB are gene care produc o enzimă numită carbapenemază, care degradează un set de antibiotice cu spectru larg numite carbapeneme. Mai rău, potrivit CDC, aceste gene sunt transportate pe ramuri de gene foarte mobile numite plasmide, pe care bacteriile le pot schimba cu ușurință între ele, răspândindu-și abilitățile de rezistență. Astfel, OMS clasifică CRAB drept o problemă critică de sănătate publică. O Recenzia 2018 a constatat că rata mortalității prin infecții cu CRAB este de 47%.
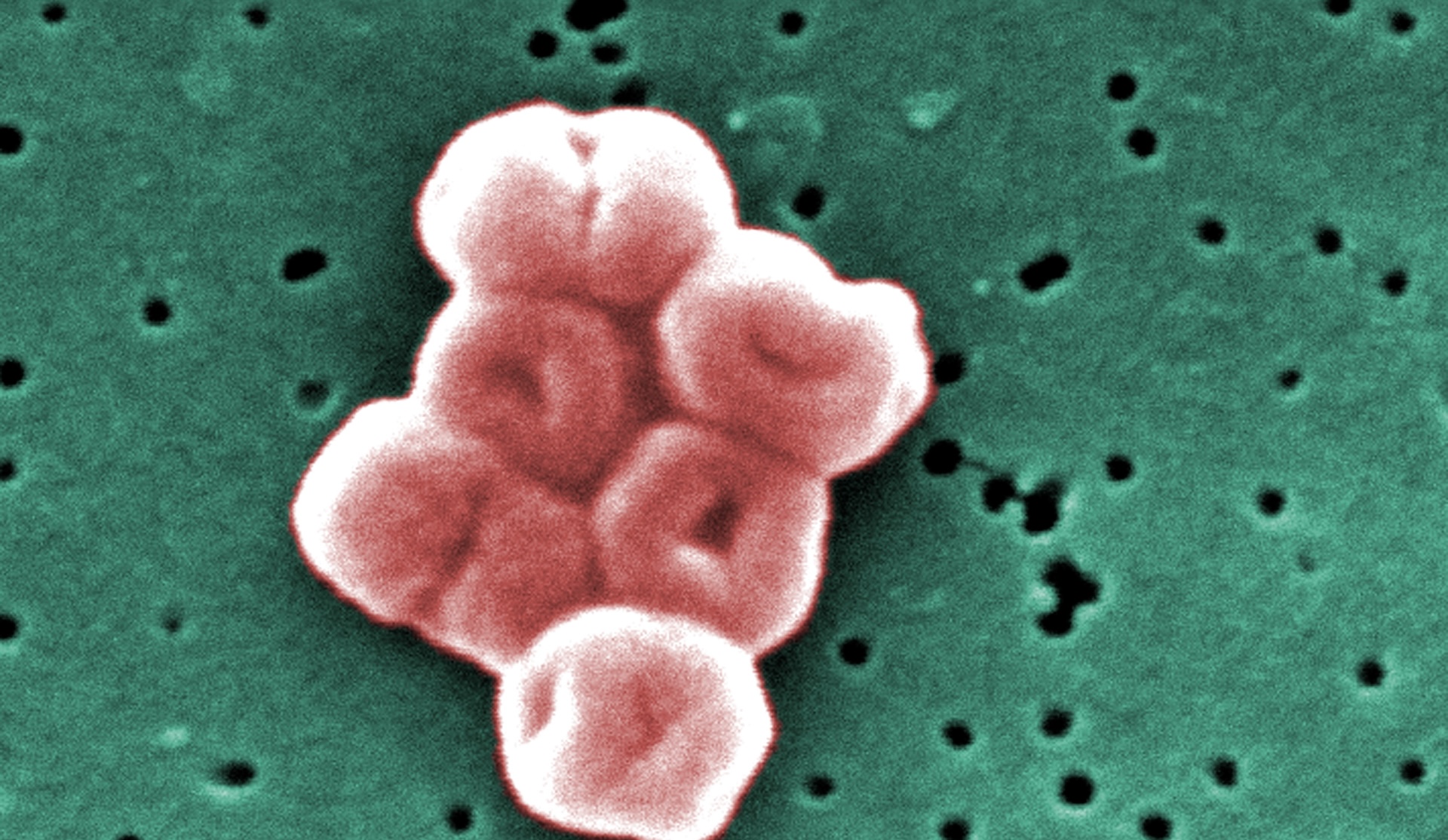
Enterobacterales de a treia generație rezistente la cefalosporine și carbapenem
De asemenea, pe lista critică a OMS sunt două tipuri de bacterii Enterobacterales: cele rezistente la cefalosporine și cele rezistente la carbapeneme. Enterobacterales este un ordin de bacterii care se găsesc frecvent în intestin; Escherichia coli (E. coli) este una dintre cele mai cunoscute, dar mai sunt și altele, precum Klebsiella pneumoniaeo cauză comună a pneumoniei dobândite în spital.
La fel ca infecțiile cu CRAB, infecțiile cu Enterobacterales sunt de obicei asociate cu mediile de îngrijire a sănătății. The estimări CDC că bacteriile Enterobacterales au cauzat 13.100 de infecții și 1.100 de decese la pacienții din spital în 2017.
De îngrijorare deosebită sunt Enterobacterales de a treia generație rezistente la cefalosporine, care rezistă unui grup de compuși antimicrobieni care au fost o opțiune bună pentru tratarea bacteriilor cu rezistență evoluată. Pierderea cefalosporinelor de generația a treia pentru tratarea infecțiilor cu Enterobacterales elimină, de asemenea, un instrument pentru tratamentul infecțiilor cerebrale cauzate de acești germeni, precum antibioticele. poate traversa bariera hemato-encefalică.
Mycobacterium tuberculosis rezistent la rifampicină
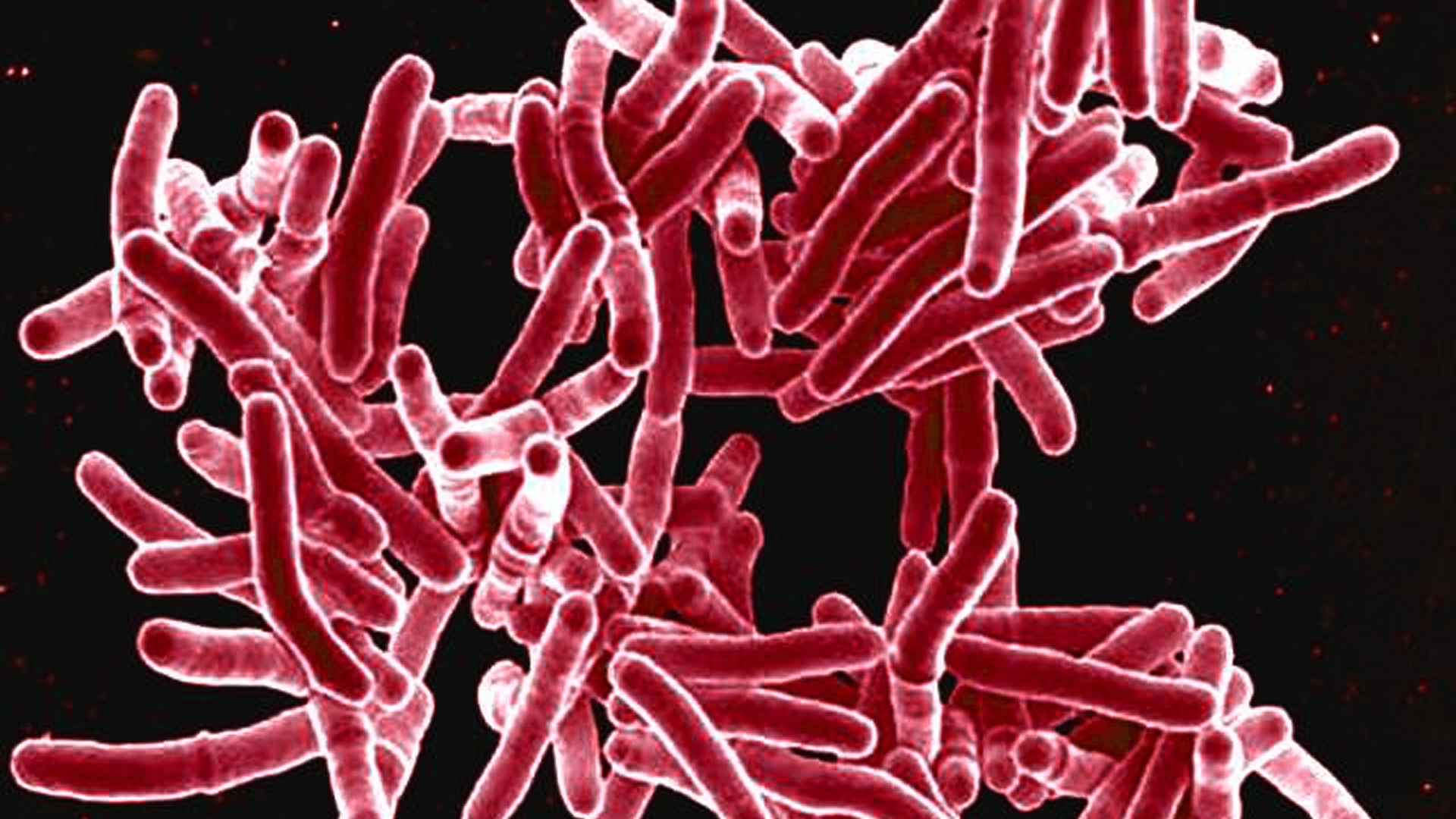
Tuberculoza (TB) este o infecție a plămânilor cauzată de bacterie Mycobacterium tuberculosis. Zece milioane de persoane contractează TBC în fiecare an, conform OMSși peste un milion mor din cauza ei anual. Aceste decese sunt în mare parte printre cei săraci din regiunile în care diagnosticul și tratamentul lipsesc; TBC activă poate fi vindecată cu șase luni de tratament cu patru medicamente antimicrobiene.
Dar unele tulpini de tuberculoză sunt rezistente la acest regim. De o preocupare deosebită, conform OMS, este tuberculoza rezistentă la rifampicină. Începând cu 2022, aproximativ 410.000 de persoane contractează în fiecare an o versiune a tuberculozei care este rezistentă la rifampicină sau la mai multe antibiotice, conform studiului. OMS. Medicii pot încerca diferite combinații de medicamente pentru aceste greu de tratat, dar tratamentul este mai complex și adesea mai lung decât regimurile pentru tuberculoza nerezistentă la medicamente. Din cauza poverii mari de boală cauzată de tuberculoza rezistentă la rifampicină, OMS evaluează acest microbi drept o preocupare critică, necesitând urgent noi antibiotice pentru a-l combate.
Salmonella enterica Typhi rezistentă la fluorochinolonă
Salmonella enterica Typhi este bacteria care provoacă febra tifoidă, o infecție intestinală gravă care provoacă diaree, dureri de stomac, febră și dureri de cap. The OMS estimează că 110.000 de oameni mor de febră tifoidă în fiecare an în întreaga lume. Boala se răspândește prin apă netratată, iar copiii sunt cei mai expuși riscului de a muri din cauza infecției. În timp ce febra tifoidă este rară în lumea dezvoltată, este o îngrijorare gravă în anumite părți ale Africii, estul Mediteranei și părți din Asia de Sud-Est și Pacificul de Vest, unde igienizarea și accesul la îngrijire medicală sunt slabe.
Febra tifoidă a fost odată tratată cu ușurință cu antibioticele cloramfenicol, ampicilină și cotrimoxazol. Coaliția împotriva tifoidei. Din păcate, în anii 1970, a apărut o tulpină multirezistentă la medicamente care ar putea rezista împotriva acestor antibiotice de primă linie. Ca răspuns, medicii au apelat la fluorochinolone, o altă clasă de antibiotice.
Dar în ultimul deceniu, medicii au făcut-o boală raportată din ce în ce mai mult care rezistă tratamentului cu fluorochinolone. În unele regiuni, tifoidul este acum tratabil doar cu un antibiotic oral, azitromicină, dar există îngrijorări că superbbagia devine rezistentă și la acel medicament. Potrivit Coaliției Împotriva Tifoidului, cea mai bună strategie este prevenirea: igiena, salubritatea și vaccinarea împotriva tifoidului pot împiedica bacteriile să ajungă la un loc.
Shigella rezistentă la fluorochinolone
Shigella este un gen de bacterii care provoacă simptome gastrointestinale, inclusiv diaree cu sânge. Aceste infecții se clarifică adesea de la sine, dar boala ucide în jur de 200.000 de oameni pe an, mai ales în țările cu venituri mai mici și cu o salubritate slabă, potrivit unui articol din 2023 din jurnal. Nature Reviews Microbiologie. Copiii mici, cei imunodeprimați și adulții mai în vârstă au cel mai mare risc de deces Shigella infectii.
Tratarea infecției în aceste grupuri expuse riscului a fost de mult posibilă cu antibiotice, dar acum apare un nivel alarmant de rezistență, potrivit documentului din 2023. Din cocoanul lor în intestine, Shigella au posibilitatea de a amesteca genele cu numeroase alte specii bacteriene și au preluat gene pentru a conferi rezistență la antibiotice de la acești vecini. Medicii rămân fără opțiuni de antibiotice, au scris autorii lucrării, iar noi medicamente și vaccinuri sunt extrem de necesare.
Enterococcus faecium rezistent la vancomicină
Bacteriile enterococi sunt de obicei inofensive în corpul uman, trăind în locuri precum intestinul și tractul urinar. Uneori, totuși, ele cresc din greu sau în locul greșit și provoacă infecții. Unul dintre cei mai obișnuiți prieteni devenit inamici ai Enterococ genul este Enterococcus faeciumcare trăiește de obicei în intestine, dar uneori poate infecta sângele, mucoasa inimii sau tractul urinar, conform unui Recenzia 2018.
Antibioticul vancomicina este un medicament de bază pentru aceste infecții, dar E. faecium este din ce în ce mai rezistent. Aceste infecții rezistente se răspândesc cu ușurință între pacienții imunocompromiși în locuri precum spitale și case de bătrâni, mai ales dacă nu sunt respectate practicile de salubritate adecvate, potrivit Departamentul de Sănătate al statului New York. Așa cum este cazul multor infecții comune dobândite în spital, acest germen pradă adulților în vârstă și pacienților cu alte afecțiuni de sănătate.
Pseudomonas aeruginosa rezistent la carbapenem
Pseudomonas aeruginosa îi plac locurile umede, cum ar fi solul umed, și poate fi găsit uneori în canalele de scurgere a căzii și pe pielea umană. Chiar și în aceste cazuri, bacteriile nu provoacă neapărat boli. Cu toate acestea, mai ales la pacienți cu condiții coexistenteprezența lui P. aeruginosa anunță rezultate mai proaste pentru sănătate. De asemenea, poate provoca infecții care pun viața în pericol pe cont propriu.
Lista OMS P. aeruginosa ca o îngrijorare serioasă, deoarece este din ce în ce mai rezistent la carbapeneme, antibiotice care sunt de obicei utilizate pentru a se apăra împotriva bacteriilor care au rezistență la alte antibiotice de primă linie. Această rezistență este deosebit de răspândită în America de Sud și Centrală, conform unui studiu din 2023 în The Lancet: Microb.
Salmonella non-tifoidală rezistentă la fluorochinolone
Nu toate Salmonella tulpinile provoacă tifoidă. Multe dintre cele 2.500 de tulpini existente duc la simptome gastrointestinale scurte, cum ar fi diareea. Acesta este genul de Salmonella pe care oamenii le primesc uneori din alimente insuficient gătite sau contaminate.
Majoritatea oamenilor se vor recupera de la Salmonella infecții fără prea mult tratament, iar antibioticele sunt recomandate numai în cazurile în care bacteriile scapă din intestine și se răspândesc în alte sisteme ale corpului, conform prevederilor CDC. Dar într-o proporție tot mai mare din aceste cazuri „invazive”, medicii constată că bacteria este rezistentă la tratamentul de primă linie, fluorochinolone. Ca o rezervă, medicii folosesc uneori un antibiotic numit ceftriaxonă, o cefalosporină. Rezistența la ceftriaxonă este rară, potrivit CDC, dar este în creștere în unele regiuni, în special în Africa sub-sahariană.
Neisseria gonorrhoeae rezistentă la cefalosporine și/sau fluorochinolone de a treia generație
Gonoreea este una dintre cele mai frecvente infecții cu transmitere sexuală, afectând peste 80 de milioane de oameni pe an, potrivit t el OMS. Dacă nu este tratată, poate provoca infertilitate. Antibioticele tratează aproape întotdeauna cu succes aceste infecții, care sunt cauzate de bacterie Neisseria gonorrhoeae.
Dar în ultimele decenii, experții în sănătate publică și medicii au remarcat cresterea tiparelor de rezistenta la antibiotice în cazurile de gonoree. Rezistența a fost văzută pe tot globul, cu a Studiu 2022 din Bulgaria constatând că 59% dintre cazurile detectate între 2018 și 2021 au fost rezistente la antibioticul fluorochinolon. Unele N. gonoree Tulpinile sunt acum rezistente și la cefalosporine, lăsând medicilor mai puține instrumente pentru a combate această infecție comună.
Staphylococcus aureus rezistent la meticilină
Cunoscut colocvial ca MRSA, rezistent la meticilină Staphylococcus aureus este o cauză foarte frecventă a infecțiilor rezistente la antibiotice. Aproximativ 1 din 3 persoane au S. aureus trăind inofensiv pe pielea lor. Dacă bacteriile cresc scăpată de sub control, infecția poate duce la leziuni umflate, pline de puroi și chiar progresează la un răspuns imunitar extrem care pune viața în pericol, numit sepsis și chiar moarte.
Persoanele care au rupturi la nivelul pielii, cum ar fi pacienții operați sau cei care folosesc medicamente intravenoase, prezintă un risc mai mare de a contracta SARM, potrivit studiului. CDCla fel ca și oamenii care trăiesc sau lucrează în condiții de aglomerație, cum ar fi cazărmi militare.
Începând cu 2019, MRSA a fost cel mai mortal agent patogen rezistent la antibiotice la nivel global, potrivit unui studiu publicat în jurnal. The LancetNumai forma rezistentă a germenului a provocat peste 100.000 de decese numai în acel an.